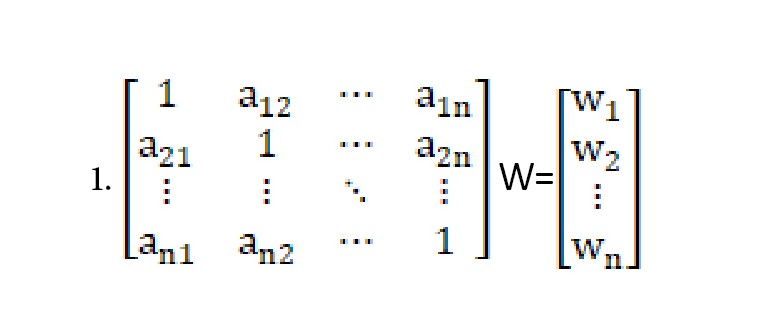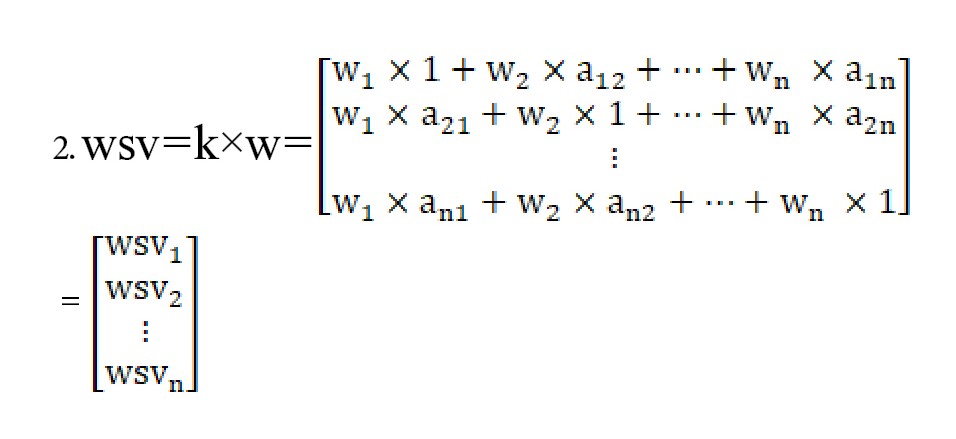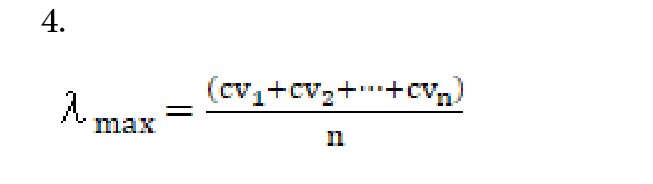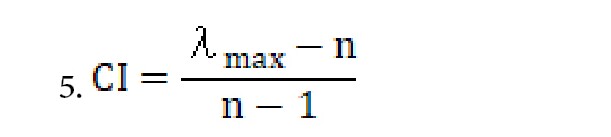مقدمه
تابآوری زنجیرهتأمین بهعنوان توانایی پاسخ به شکستهای پیشبینینشده ناشی از رویدادها و بازیابی از آنها با حفظ سطح مطلوب عملیات تعریف شده است (
لی و همکاران، 2024). تأثیر بحرانهایی چون کووید-19 بر زنجیرهتأمین سلامت به کمبود تجهیزات، دارو و فضای لازم برای درمان بیماران منجر میشود. از اینرو، تابآوری زنجیرهتأمین، درپی حوادث طبیعی و غیرطبیعی بسیار حیاتی است (
رایت و همکاران، 2024؛
خانمحمدی و همکاران، 2023). مهمترین ویژگیهای تابآوری زنجیره تأمین سلامت، آمادگی (داشتن طرحها، استراتژیها و راهکارهای آمادگی برای مواجهه با بحرانها)، پاسخگویی سریع (توانایی واکنش نشاندادن سریع و مؤثر به وقوع بحران)، انعطافپذیری (داشتن سیستم، فرآیندها و منابعی که در مواجهه با شرایط مختلف قابلتنظیم باشند)، مشارکت و هماهنگی (ارتباط و هماهنگی بالا با سازمانها و ارگانهای مختلف در زنجیرهتأمین)، حفاظت از اطلاعات (حفاظت از اطلاعات حساس زنجیرهتأمین سلامت در مقابل حملات سایبری) و مدیریت منابع (بهینهسازی مصرف منابع مالی، انسانی، و فیزیکی بهنحوی که تأمین مراقبتهای بهداشتی تضمین شود) است (
سنا و همکاران، 2023).
زنجیرهتأمین سلامت بر بهبود ارائه خدمات با کیفیت و مؤثر به بیماران و با کمترین هزینه و سریعترین زمان ممکن تمرکز دارد (
حسین و همکاران، 2023). هزینه مراقبتهای بهداشتی گران هستند و به نظر میرسد مدتی است که پیوسته در حال افزایش هستند (
دویسی، 2023). بیمارستانها به دنبال یافتن نقاط بهبودی در زنجیرهتأمین سلامت هستند که زمان پاسخ کاهش یابد و تقاضا بهصورت مداوم بدون شکست تأمین شود (
آرجی و همکاران، 2023). علاوهبر حوادث طبیعی و غیرطبیعی، بحران ویروس کووید-19 هزینههای بهداشتی را بهطور گسترده افزایش داده و به تحمیل میزان بیسابقهای از هزینهها به دولتهای جهان منجر شد (
سیائو و خان، 2024).
امروزه، تابآوری زنجیرهتأمین بهعنوان یک نیاز ضروری در نظر گرفته میشود، زیرا بسیاری از اختلالات ممکن است بدون زمان کافی برای آمادهسازی رخ دهند. حوادث غیرمترقبه باعث فشار زیادی بر زنجیرهتأمین سلامت میشوند و ممکن است به عدم توانایی در ارائه مراقبتهای لازم منجر شود (
ییلماز و همکاران، 2023). جدیدترین ویروس همهگیر جهان، کووید-19، یکی از جدیدترین و ترسناکترین بحرانهای سال 2020 بود که باعث فشار زیادی بر سیستمهای بهداشت و درمان شد. طولانی شدن اختلال در زنجیره تأمین، فشار زیادی بر همه واحدها میآورد تا وظایف خود را به بهترین نحو انجام دهند. علاوهبراین، تعداد بیشتری از افراد به نیروی شیفت ملحق میشوند، ساعات اضافی کار میکنند و جان خود را بدون حفاظت مناسب به خطر میاندازند (
آرانجو و همکاران، 2023).
عدم تابآوری زنجیره تأمین سلامت در دوران بحران میتواند به اختلالهای مهمی چون عدم تأمین بهموقع دارو، عدم تأمین نیروی انسانی و پرستار، تقاضای ناپایدار و افزایش قیمتها و تأثیرات اجتماعی مخرب منجر شود (
آزادی و همکاران، 2023). ازاینرو، نیاز به ایجاد یک ساختار زنجیرهتأمین سلامت تابآور وجود دارد که توانایی مقابله با اثرات یک بحران مانند کووید-19 را داشته باشد.
تابآوری زنجیره تأمین سلامت به معنای توانایی این سیستم برای حفظ عملکرد و بازگشت به وضعیت عادی پس از مواجهه با اختلالات و بحرانها است (
گلان و همکاران، 2021). این مفهوم بهویژه در کشورهای با شرایط پیچیده و ناپایدار مانند ایران اهمیت بسیاری دارد. اهمیت تابآوری زنجیره تأمین سلامت در ایران به دلایل مواجهه با بحرانهای اقتصادی و تحریمها، همهگیریهای جهانی، بلایای طبیعی، چالشهای مدیریتی و ساختاری و امنیت سلامت بسیار مورد توجه قرار گرفته است (
علی بخشی و همکاران، 1402).
تحریمهای بینالمللی بر علیه ایران تأثیرات جدی بر واردات تجهیزات پزشکی، داروها و مواد مصرفی داشته است. در این شرایط، تابآوری زنجیره تأمین سلامت به حفظ تأمین و دسترسی به منابع حیاتی کمک میکند. شیوع بیماریهای واگیردار مانند نشان داده است که زنجیرهتأمین سلامت ایران به انعطافپذیری و تابآوری بیشتر نیاز دارد. ایران بهدلیل موقعیت جغرافیایی با بلایای طبیعی مانند زلزله، سیل و خشکسالی مواجه است. در این شرایط، تابآوری زنجیره تأمین سلامت اهمیت زیادی در تضمین دسترسی به خدمات بهداشتی و درمانی در زمان بحران دارد. ساختارهای مدیریتی و بوروکراسیهای پیچیده در نظام سلامت ایران میتواند باعث کندی در پاسخگویی به بحرانها شود. امنیت سلامت جامعه وابسته به تابآوری زنجیره تأمین سلامت است. تابآوری تضمین میکند که حتی در شرایط بحرانی، دسترسی به داروها و تجهیزات حیاتی قطع نشود و سلامت عمومی جامعه تحت تأثیر قرار نگیرد.
پژوهش حاضر با تمرکز بر بیمارستانهای دولتی منتخب در شهر اصفهان، به شناسایی و اولویتبندی تأثیرات متقابل توانمندسازها و ارائه راهکارهای مؤثر برای افزایش تابآوری زنجیرهتأمین سلامت میپردازد. ازآنجاکه بازگشت ویروس کووید-19 و یا انتشار ویروسهای همهگیری جدید و ناشناخته همواره جهان را تهدید میکند، شناخت توانمندسازهای تابآوری زنجیره تأمین سلامت بیمارستانهای دولتی کشور بسیار اهمیت دارد. پژوهش حاضر بهمنظور بهبود مدیریت بحران و افزایش توانایی زنجیره تأمین سلامت کشور در مواجهه با بحرانهای بهداشتی آینده صورت گرفته است. مرور ادبیات پژوهش، نشان میدهد تاکنون در داخل و خارج از کشور به بررسی توانمندسازهای تابآوری زنجیره تأمین سلامت با تمرکز بر بیمارستانهای دولتی و با استفاده از رویکردهای تصمیمگیری چندمعیاره و میکمک (ماتریس تأثیرات متقابل) پرداخته نشده است. نتایج این پژوهش میتواند به صنعت بهداشت و سایر زمینههای مرتبط کمک کند تا برنامهها و سیاستهای مناسبی را برای تقویت تابآوری زنجیرهتأمین سلامت در مواجهه با بحرانهای آینده پیادهسازی کنند.
مروری بر ادبیات پژوهش
زنجیره تأمین سلامت به مجموعهای از فرآیندها، فعالیتها، منابع و سازمانهایی گفته میشود که در تولید، تأمین، نگهداری، توزیع و مدیریت مواد، تجهیزات و خدمات پزشکی نقش دارند. هدف اصلی زنجیره تأمین سلامت، تضمین تأمین بهموقع و مؤثر تجهیزات و خدمات لازم برای مراقبتهای بهداشتی و درمانی است (
لی و همکاران، 2024). زنجیره تأمین سلامت باید عملکرد انسانی، اقتصادی و اجتماعی را بهبود بخشد و به دسترسی عادلانه به خدمات پزشکی و بهداشتی در تمام جامعه کمک کند. همچنین، زنجیرهتأمین سلامت باید توانایی مقابله با چالشها و بحرانهای مختلف از جمله بحرانهای بهداشتی مانند همهگیریها و بیماریهای واگیر را داشته باشد (
رایت و همکاران، 2024).
تابآوری زنجیره تأمین سلامت یکی از موضوعات بحث برانگیز و حیاتی در صنعت بهداشت و درمان است که اهمیت بالایی در پیشرفت و ارتقای این صنعت دارد. این مفهوم نهتنها به توانایی سیستمهای زنجیرهتأمین در مقابله با بحرانهای بهداشتی و پزشکی اشاره دارد، بلکه شامل انعطافپذیری، پایداری و توانایی پاسخگویی به تغییرات ناگهانی در محیط خارجی و داخلی نیز میشود (
سنا و همکاران، 2023). تابآوری زنجیرهتأمین سلامت به توانایی یک سیستم زنجیره تأمین در مقابله با بحرانهای بهداشتی، واکنش به تغییرات ناگهانی و حفظ عملکرد مؤثر خود در شرایط پرفشار اشاره دارد (
حسین و همکاران، 2023). این مفهوم شامل سازماندهی، هماهنگی و مدیریت مناسب تمام مراحل زنجیره تأمین از تولید تا توزیع محصولات و خدمات پزشکی است (
دویسی، 2023).
عدم تابآوری زنجیرهتأمین سلامت در دوران بحران مانند کووید-19 میتواند به تأثیرات جدی و چندگانه منجر شود. تأخیر در تأمین تجهیزات پزشکی و داروها ممکن است به کاهش توانایی بیمارستانها و مراکز بهداشتی در ارائه مراقبتهای اساسی منجر شود (
لطفی و همکاران، 2022). نقص در تأمین نیروی انسانی بهداشتی و پرستاری ممکن است به کاهش کیفیت مراقبت و خدمات منجر شود (
گودرزیان و همکاران، 2022). عدم آمادگی در مواجهه با بحران میتواند به نقص در مدیریت واکنشهای فوری و تعامل با بحران منجر شود (
مارکز و همکاران، 2020). افت اعتبار سازمانهای بهداشتی در نظر عمومی ممکن است برای مدت طولانی تأثیر بگذارد. نقص در زنجیرهتأمین سلامت میتواند به افزایش هزینههای بهداشتی، ازجمله قیمت داروها و تجهیزات پزشکی منجر شود و تقاضای ناپایدار و افزایش هزینهها ممکن است به مشکلات مالی در سازمانهای بهداشتی منجر شود. درنهایت، عدم توانایی در حفظ فعالیتهای بهداشتی معمولی ممکن است به کاهش توان اقتصادی و افزایش بار اقتصادی منجر شود (
اسکالا و لیندسای، 2021). اختلال در ارتباطات و هماهنگی بین نهادها و سازمانها ممکن است به افزایش نابسامانیها و تأخیر در ارائه پاسخهای مؤثر منجر شود و تأثیرات روانی جمعی را افزایش دهد (
زامیلا و همکاران، 2022).
براساس نظر
رایت و همکاران (2024)، بدون در نظر گرفتن تابآوری زنجیره تأمین سلامت، مردم و بهویژه جمعیتهای آسیبپذیرتر، در صورت بروز بحران آینده، بیشترین خطر را تجربه خواهند کرد. با تأکید بر ارزیابی تابآوری زنجیره تأمین سلامت،
علی بخشی و همکاران، (1402)، پژوهشی کیفی با هدف ارائه مدل ارزیابی تابآوری زنجیرهتأمین در مراکز درمانی انجام دادند و سامانه پشتیبانی زنجیرهتأمین، مدیریت ریسک، مدیریت تأمینکنندگان کالا، شیوههای مدیریت زنجیره تأمین را جزء عوامل ارزیابی تابآوری زنجیرهتأمین در مراکز درمانی دانستهاند، اما اولویت عوامل را تعیین نکردند (
علی بخشی و همکاران، 1402).
خادمی جلگهنژاد و همکاران (1398)، در یک پژوهش کیفی، مؤلفههای حضور و شایستگی کارکنان، ایمنی زیرساختها، مدیریت فاجعه، سیستمهای پشتیبانی و ظرفیت، تأمینکنندگان کالا و خدمات موردنیاز بیمارستان و عوامل بیرونی را بر تابآوری زنجیرهتأمین بیمارستان مؤثر دانستند اما اولویت آنها را تعیین نکردند (
خادمی جلگه نژاد و همکاران، 1398).
سیائو و خان (2024) و
سنا و همکاران (2023) اعتقاد دارند که مدیریت بالادست بخش بهداشت باید با پیادهسازی فناوریهای نوین دیجیتال (صنعت 0/4)، تابآوری زنجیرهتأمین را بهبود بخشند.
نتایج پژوهش
اسپیسکه و همکاران (2022) نشان دادند سیاستهای صحیح پشتیبانی و تدارکات (مانند داشتن تأمینکنندگان جایگزین) برای تأمین تجهیزات پزشکی بهمنظور حفظ تابآوری اهمیت دارد (
اسپیسکه و همکاران، 2022). همچنین، براساس مطالعه
رحمان و علی، (2022)، فناوریهای صنعت 0/4، آگاهی از ریسک، چابکی و تنوع تأمینکنندگان و عملیات صحیح، مهمترین استراتژیهای تابآوری در زنجیرهتأمین سلامت هستند (
رحمان و علی، 2022).
زامیلا و همکاران (2022) ضمن تأکید بر اهمیت تابآوری زنجیره تأمین سلامت، نشان دادند تکرارپذیری، همکاری و استوار بودن عوامل کلیدی تابآوری هستند، درحالیکه طراحی زنجیره تأمین، قابلیتهای ارتباطی و مدیریت ریسک در دوران بحران اهمیت کمتری دارند. این پژوهش با در نظر گرفتن تمام شرکای زنجیره تأمین سلامت انجام شده است و تمرکزی بر رکن خاصی مانند بیمارستانهای دولتی نداشته است.
اسکالا و لیندسای (2021) نیز استراتژیهای تابآوری ازجمله چابکی، همکاری و انعطافپذیری را در تابآوری زنجیرهتأمین سلامت حیاتی دانستهاند.
در جمعبندی این بخش باید بیان کرد، مرور ادبیات پژوهش و بررسی پیشینههای داخلی و خارجی نشان میدهد تاکنون پژوهشی به بررسی توانمندسازهای تابآوری زنجیره سلامت بهطور خاص با تمرکز بر بیمارستانهای دولتی نپرداخته است. ازاینرو، پژوهش حاضر با شناسایی توانمندسازها و استفاده از رویکرد ترکیبی فرایند تحلیل سلسله مراتبی-میکمک (AHP-MICMAC) شکاف تحقیقاتی را پوشش داده و دارای نوآوری علمی میباشد. آنچه در ادبیات پژوهش مشهود است این است که برخی تحقیقات عوامل و یا توانمندسازهای تابآوری زنجیرهتأمین سلامت را از رویکردهای کیفی شناسایی اما از رویکردهای کمی استفاده نکردهاند. همچنین، برخی تحقیقات به شناسایی و رتبهبندی استراتژیهای تابآوری زنجیرهتأمین سلامت پرداختهاند. برخی دیگر از تحقیقات نیز به شناسایی و رتبهبندی عوامل و توانمندسازهای تابآوری زنجیرهتأمین سلامت پرداختهاند اما بر رکن خاصی مانند بیمارستانهای دولتی تمرکز نداشتهاند و زنجیرهتأمین سلامت را صورت عام بررسی کردهاند. ذکر این تفاوتهای دلیل بر نوآوری و شکاف علمی پژوهش حضار نسبت به تحقیقات پیشین است.
روش
این پژوهش ازنظر هدف، کاربردی، ازنظر ماهیت پژوهش از نوع توصیفی، ازنظر نحوه جمعآوری دادهها از نوع میدانی است و ازنظر افق زمانی انجام پژوهش از نوع مقطعی (سال 1403) میباشد.
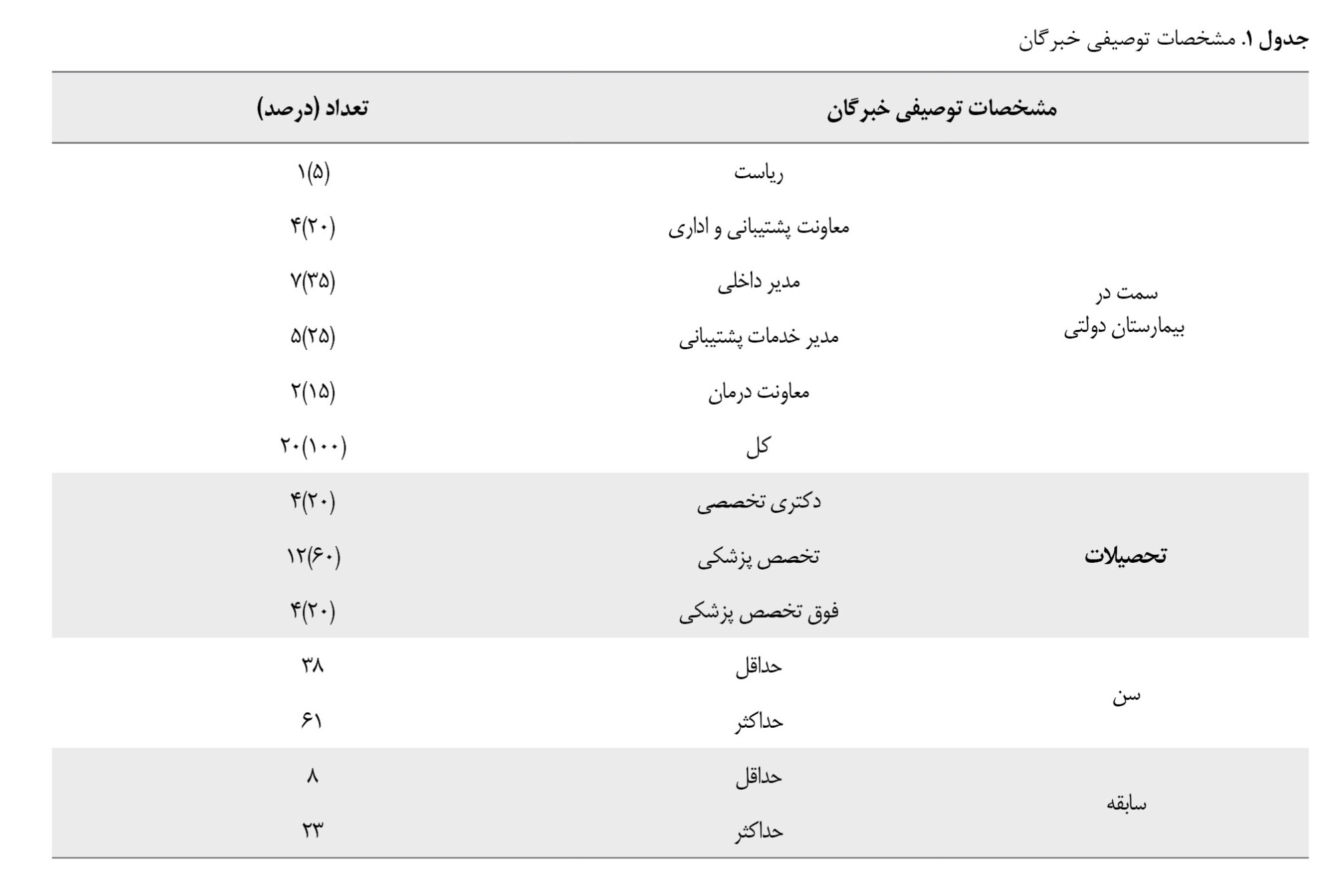
جامعه آماری این پژوهش، خبرگان متخصص در حوزه مدیریتی بیمارستانهای دولتی منتخب شهر اصفهان میباشد. در شهر اصفهان مجموعاً 17 بیمارستان دولتی وجود دارد که در پژوهش حاضر 8 بیمارستان دولتی درنظر گرفته شدند و از خبرگان این بیمارستانها کمک گرفته شد. باتوجهبه ماهیت روش تصمیمگیری چندمعیاره، تعداد 20 نفر از خبرگان براساس روش نمونهگیری قضاوتی انتخاب شدند. در روش فرایند تحلیل سلسلهمراتبی (AHP) معمولا انتخاب بین 5 تا 15 خبره قابلقبول است (
مونیر و هونتاریا، 2021).
در تحلیل تأثیرات متقابل (میکمک) نیز از همین خبرگان استفاده شدهاست. تمام خبرگان انتخابشده، علاوهبر پزشک بودن، دارای سمت شغلی در بیمارستانهای دولتی شهر اصفهان از جمله ریاست بیمارستان، معاونت بیمارستان، مدیر امور اداری و مدیر تدارکات بیمارستان با حداقل 8 سال سابقهکاری مرتبط هستند. مشخصات توصیفی خبرگان نمونه آماری در
جدول شماره 1 آورده شده است.
پژوهش حاضر در سه فاز مجزا انجام شده است که در ادامه تشریح میگردد. فاز 1، فاز کیفی و فازهای 2 و 3، فازهای کمی هستند. خروجی هر فاز بهعنوان ورودی فاز بعدی درنظر گرفته میشود.
فاز 1: شناسایی و غربال توانمندسازهای تابآوری زنجیرهتأمین بیمارستانهای دولتی
در این پژوهش بهمنظور شناسایی عوامل، از مطالعات کتابخانهای (مقالات انگلیسی و فارسی) استفاده شده است. مرور ادبیات براساس کلیدواژه اصلی «تابآوری زنجیره تأمین سلامت» و «زنجیرهتأمین سلامت تابآور» در پایگاههای داده معتبر خارجی و داخلی انجام شده است. برای غربالسازی، عوامل شناساییشده در قالب پرسشنامهای با طیف 1 تا 5 در اختیار خبرگان قرار گرفت. مطابق پیشنهاد
رنجیس و همکاران (2021)، اگر میانگین حسابی نمرات هر عامل بیشتر از 4 شود حاکی از تأیید آن عامل است. حاکی از تأیید آن عامل میباشد (
رنجیس و همکاران، 2021). درحقیقت این مرحله برای غربال مهمترین شاخصهای تصمیمگیری بهکار رفته است که متناسب با موردمطالعه پژوهش بودهاند. در این مرحله، پرسشنامه در اختیار 20 خبره منتخب قرار داده شد و میانگین نمرات آنها برای هر توانمندساز محاسبه گردید و درنهایت مطابق
جدول شماره 2، 11 توانمندساز انتخاب شدند.
 فاز 2: فرایند تحلیل سلسلهمراتبی (AHP)
فاز 2: فرایند تحلیل سلسلهمراتبی (AHP)
بهمنظور جمعآوری دادهها، از ابزار پرسشنامه مقایسات زوجی استفاده شده است. برای مقایسه زوجی عوامل، استاندارد ساعتی با طیف 1 تا 9 برای توجیه ارجحیت یک توانمندساز نسبت به توانمندساز دیگر استفاده گردید. پس از تکمیل پرسشنامهها، میانگین هندسی و نرخ ناسازگاری پرسشنامهها محاسبه میگردد. سپس رتبهبندی توانمندسازها با استفاده از نرمافزار Expert Choice نسخه 11 انجام میگردد. در نهایت، تأثیرات متقابل بین توانمندسازها با استفاده از تحلیل میکمک محاسبه و توانمندسازها براساس قدرت نفوذ و وابستگی دستهبندی میگردند. برای انجام تحلیل از نرم افزار MICMAC نسخه 5.3.0 استفاده شدهاست.
فرآیند تحلیل سلسلهمراتبی یکی از معروفترین فنون تصمیمگیری چندمعیاره است. این روش، بر قضاوت شخص تصمیمگیرنده و تأکید بر اهمیت قضاوتهای مستقیم و علایق ذاتی تصمیمگیرنده استوار میباشد. مراحل پیادهسازی این تکنیک به شرح ذیل میباشد (
خان و علی، 2020):
ایجاد ساختار سلسلهمراتبی مسئله
برای ساختن سطوح سلسله مراتبی، باید معیارها و زیرمعیارها شناسایی و در یک ساختار سلسلهمراتبی قرار گیرند.
تشکیل ماتریسهای مقایسات زوجی
در این مرحله براساس نظر تصمیمگیرنده، ماتریس مقایسات زوجی تشکیل میگردد. جهت تشکیل ماتریس مقایسات زوجی، دو به دو بین عناصر تصمیم مقایسه انجام میشود. این کار از طریق تخصیص امتیازهای عددی که نشاندهنده ارجحیت یا اهمیت بین دو عنصر تصمیم است، صورت میگیرد. عدد 1 نشان از اهمیت برابر و عدد 9 نشان از اهمیت یا ترجیح خیلی بالا دارد. از تمام پرسشنامهها، میانگین هندسی گرفته میشود و ماتریس نهایی تشکیل میگردد (
جدول شماره 3).
 محاسبه وزنها
محاسبه وزنها
روشهای محاسبه وزن نسبی ماتریس تصمیم بهطور عمده به دو گروه روشهای دقیق و روشهای تقریبی تقسیم میشوند که در این پژوهش از روش دقیق بردار ویژه استفاده شده است. در این مرحله، هم اوزان نسبی و هم اوزان مطلق محاسبه میگردد.
اعتبارسنجی
اگر نرخ ناسازگاری ماتریسهای مقایسههای زوجی کمتر از 0/1 باشد، سازگاری قضاوتهای متخصصان در تدوین اولویتها پذیرفته شده است (
مونیر و هونتاریا، 2021). برای محاسبه ناسازگاری گامهای زیر طی میگردد (
مونیر و هونتاریا، 2021).
گام ۱: محاسبه بردار مجموع وزنی
ماتریس مقایسات زوجی در بردار ستونی وزن نسبی ضرب میگردد. بردار جدید بهدستآمده، بردار مجموع وزنی است (فرمول شماره 1).
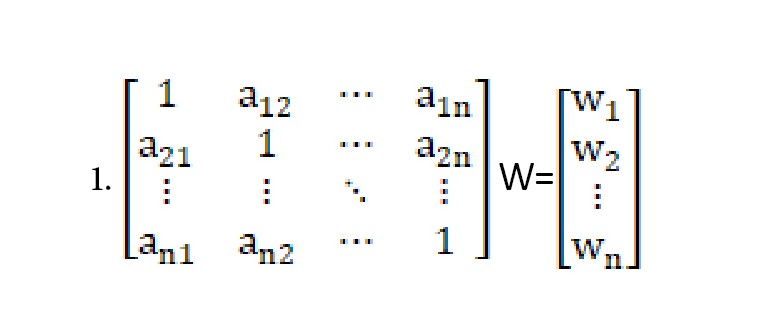 گام 2: محاسبه ماتریس سازگاری
گام 2: محاسبه ماتریس سازگاری
با تقسیم عناصر بردار مجموع وزنی بر بردار اوزان نسبی، بردار سازگاری به دست میآید (فرمول شماره 2).
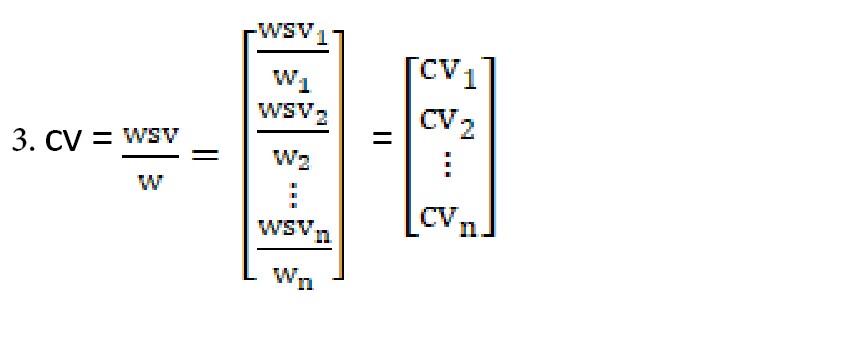
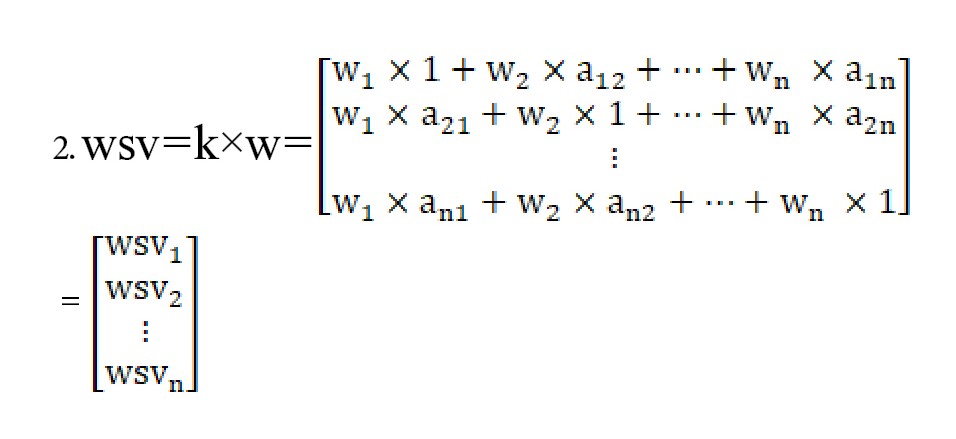 گام 3: محاسبه λmax
گام 3: محاسبه λmax
با محاسبه متوسط سلولهای ماتریس CV مقدار λmax از فرمولهای 3 و 4 محاسبه میشود.
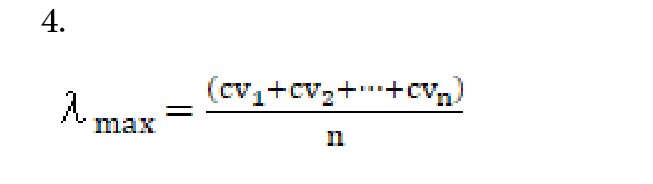 فدم 4: محاسبه شاخص سازگاری
فدم 4: محاسبه شاخص سازگاری
شاخص سازگاری مطابق فرمول شماره 5 تعریف میشود.
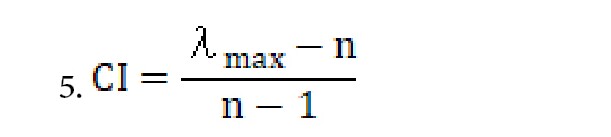 گام 5: محاسبه نرخ ناسازگاری
گام 5: محاسبه نرخ ناسازگاری
نرخ ناسازگاری از تقسیم شاخص سازگاری بر شاخص تصادفی مطابق فرمول شماره 6 محاسبه میشود. شاخص تصادفی براساس جدول استاندارد تعیین میشود.
 رتبهبندی
رتبهبندی
براساس اوزان محاسبهشده، رتبهبندی عوامل انجام میگردد.
فاز 3: تحلیل MICMAC یا ماتریس تأثیرات متقابل
تحلیل MICMAC یا ماتریس تأثیرات متقابل یک روش تحلیل سیستمی است که برای شناسایی و تحلیل تأثیرات متقابل بین متغیرهای مختلف در یک سیستم پیچیده استفاده میشود. این روش به طور گستردهای در مطالعات استراتژیک و برنامهریزی آیندهنگر به کار میرود. این روش ساختارمند و شفاف است و به مدیران کمک میکند تا درک بهتری از سیستم و روابط بین متغیرهای آن داشته باشند. تحلیل میکمک میتواند به کاهش پیچیدگی و ابهام در سیستمهای پیچیده کمک کند. با این روش، روابط بین متغیرها بهصورت ساختارمند و قابلفهمتر نمایش داده میشوند. تحلیل میکمک به شناسایی متغیرهایی کمک میکند که بیشترین تأثیر را بر سیستم دارند. این متغیرها معمولاً نقاطی هستند که با مدیریت صحیح آنها میتوان بهبودهای چشمگیری در سیستم ایجاد کرد. در ادامه مراحل و تحلیل MICMAC توضیح داده شده است:
ایجاد ماتریس تأثیرات متقابل
یک ماتریس مربعی تشکیل میشود که تعداد سطرها و ستونهای آن برابر با تعداد متغیرها است. هر خانه از این ماتریس نشاندهنده تأثیر یک متغیر بر متغیر دیگر است که توسط خبرگان تکمیل شده است. برای تشکیل این ماتریس، مد (بیشترین فراوانی) هر پاسخ خبرگان اتخاذ شده است.
ارزیابی تأثیر
برای هر جفت متغیر، باید میزان تأثیر متغیر اول (سطر) بر متغیر دوم (ستون) را ارزیابی کرد. این ارزیابی معمولاً بهصورت کمی (با اعداد 0 تا 3) انجام میشود. عدد (0) بدون تأثیر، عدد (1) تأثیر ضعیف، عدد (2) تأثیر متوسط و عدد (3) نشانگر تأثیر قوی است.
تحلیل ماتریس
پس از تکمیل ماتریس، مجموع تأثیر ورودی (تأثیرپذیری) و خروجی (تأثیرگذاری) برای هر متغیر محاسبه میشود. این مقادیر نشاندهنده میزان تأثیرگذاری و تأثیرپذیری هر متغیر در سیستم است.
دستهبندی متغیرها
براساس نتایج تحلیل ماتریس، متغیرها به چهار دسته اصلی مستقل (متغیرهایی که تأثیرگذاری بالایی دارند اما تأثیرپذیری کمی دارند)، پیوندی یا کلیدی (متغیرهایی که هم تأثیرگذاری بالایی دارند و هم تأثیرپذیری بالایی دارند)، وابسته (متغیرهایی که تأثیرگذاری کمی دارند ولی تأثیرپذیری بالایی دارند) و خودمختار (متغیرهایی که هم تأثیرگذاری و هم تأثیرپذیری کمی دارند) تقسیم میشوند.
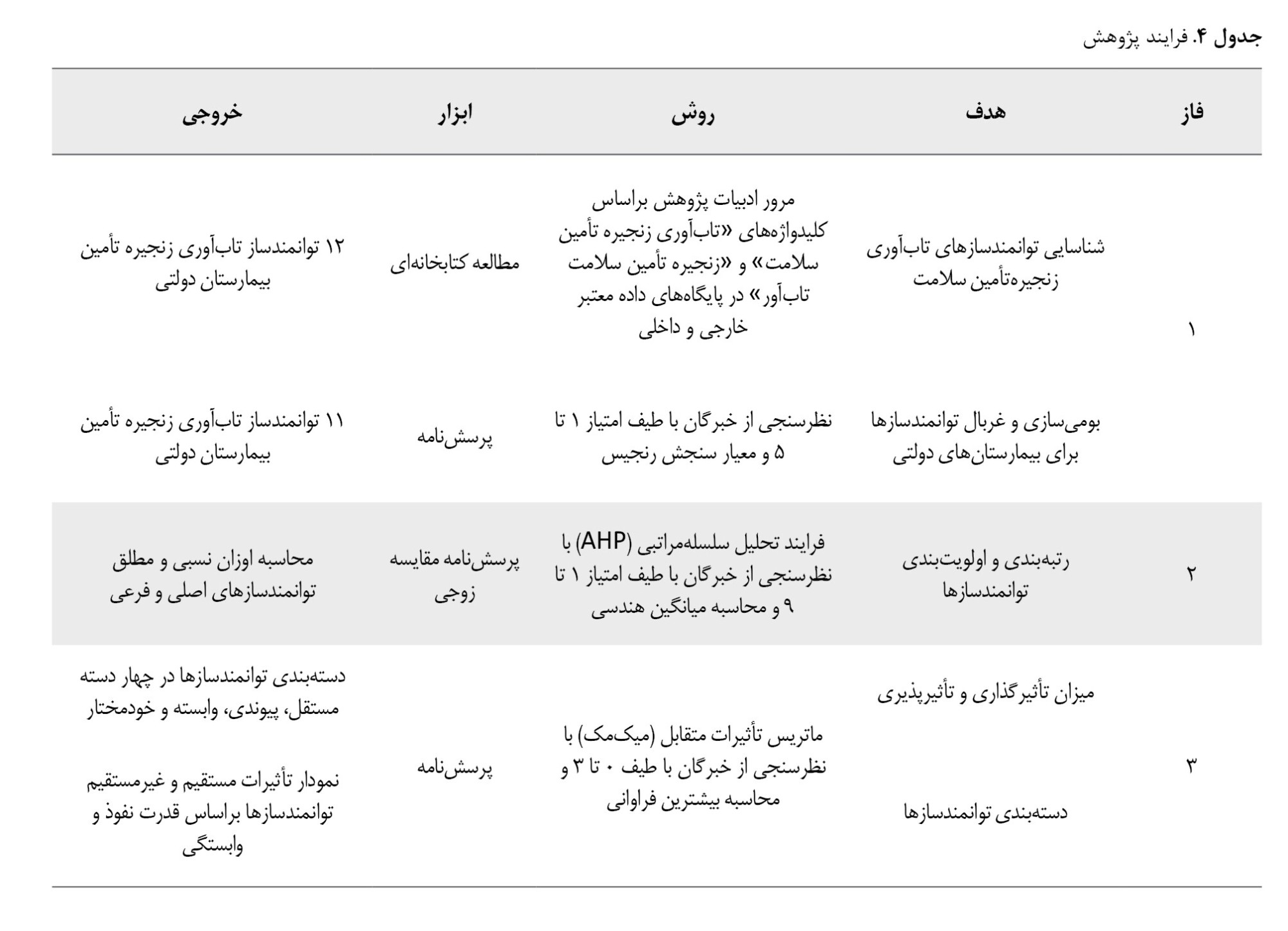
مراحل کلی انجام فرایند پژوهش در
جدول شماره 4 قابلمشاهده است.
 یافتهها
یافتهها
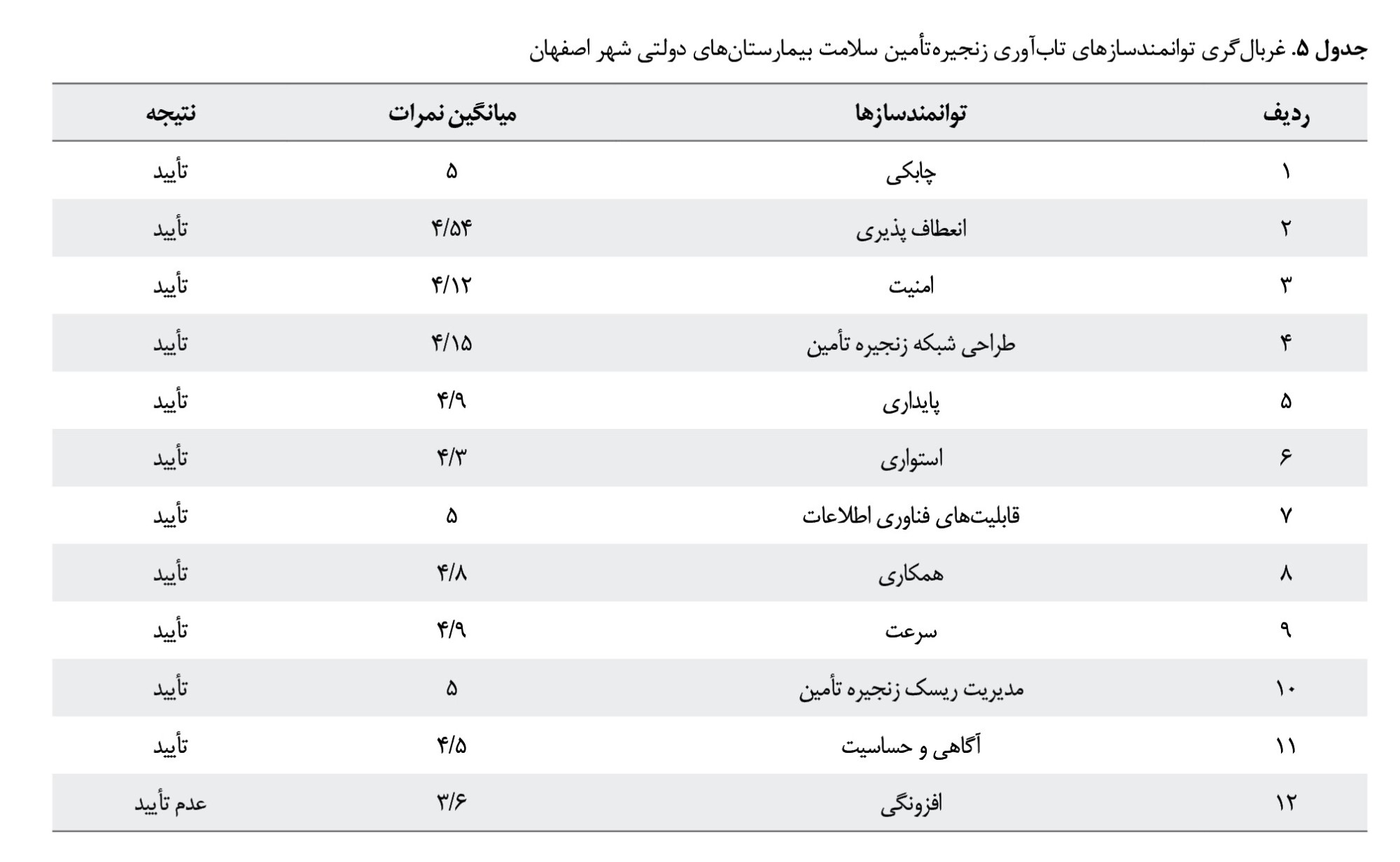
براساس مرور ادبیات، 12 توانمندساز تابآوری زنجیرهتأمین سلامت شناسایی شد. توانمندسازها براساس فراوانی تکرار در پژوهشهای بررسیشده شناسایی و انتخاب شدهاند. همچنین، ممکن است برخی توانمندسازها با مفاهیم یکسان بودهاند که سعی شده است از ذکر توانمندسازها با معانی نزدیک بههم پرهیز شود و یکپارچهسازی مفاهیم انجام شود. باتوجهبه اینکه میانگین نمرات 11 عامل بالاتر از 4 شد، 11 توانمندساز نهایی و منطبق با شرایط بیمارستانهای دولتی بررسیشده در شهر اصفهان درنظر گرفته شدند. محاسبات بومیسازی توانمندسازهای تابآوری در
جدول شماره 5 نارائه شده است.
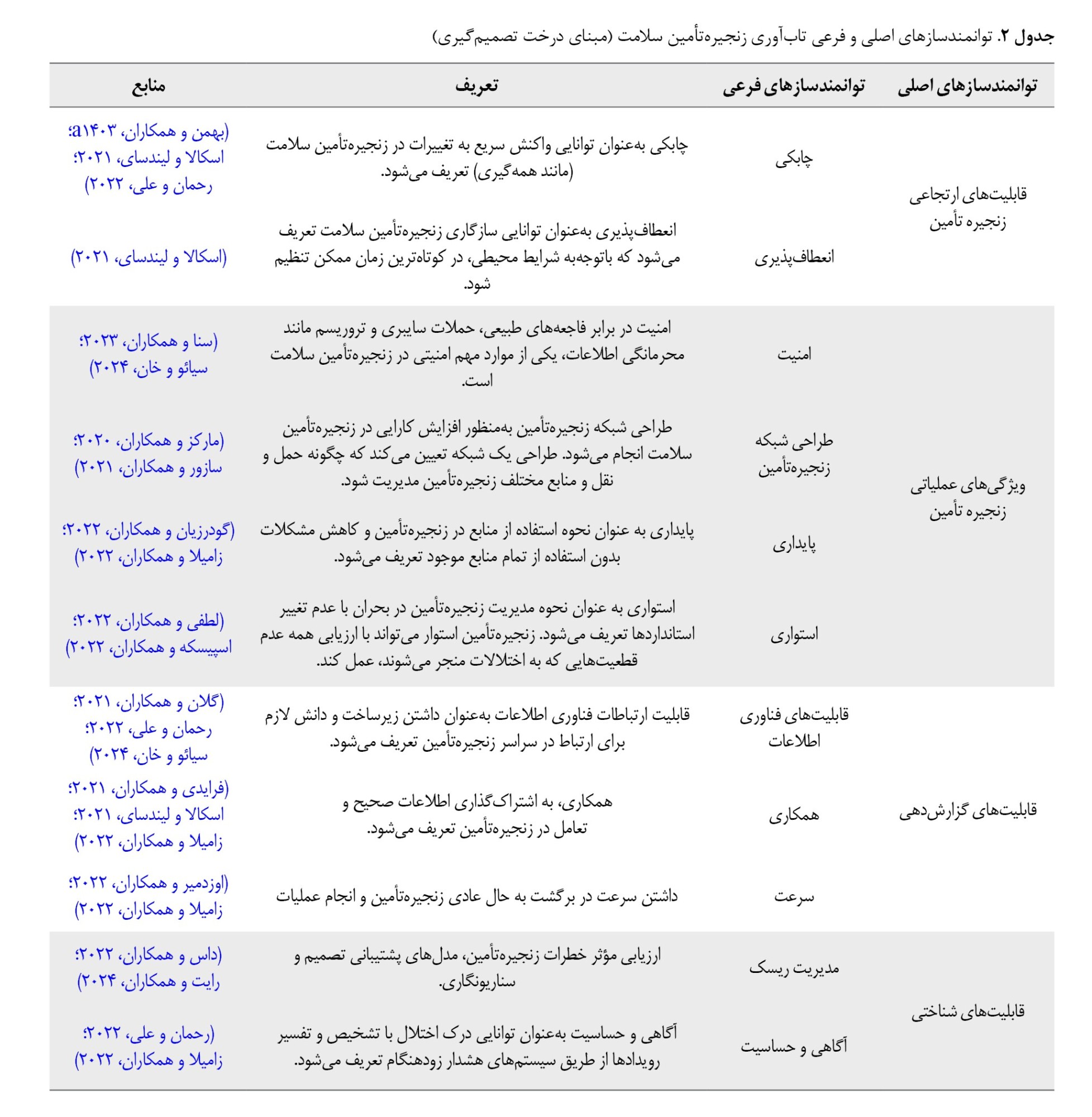
در این پژوهش، توانمندسازهای تابآوری زنجیره تأمین سلامت در چهار گروه اصلی قابلیتهای شناختی، قابلیتهای گزارشدهی، قابلیتهای ارتجاعی و ویژگیهای عملیاتی زنجیرهتأمین خوشهبندی میگردند. در
جدول شماره 6، توانمندسازهای اصلی و فرعی تابآوری زنجیره تأمین سلامت همراه با کد اختصاصی، توصیف هر عامل و مراجع مربوطه بیان شدهاند.
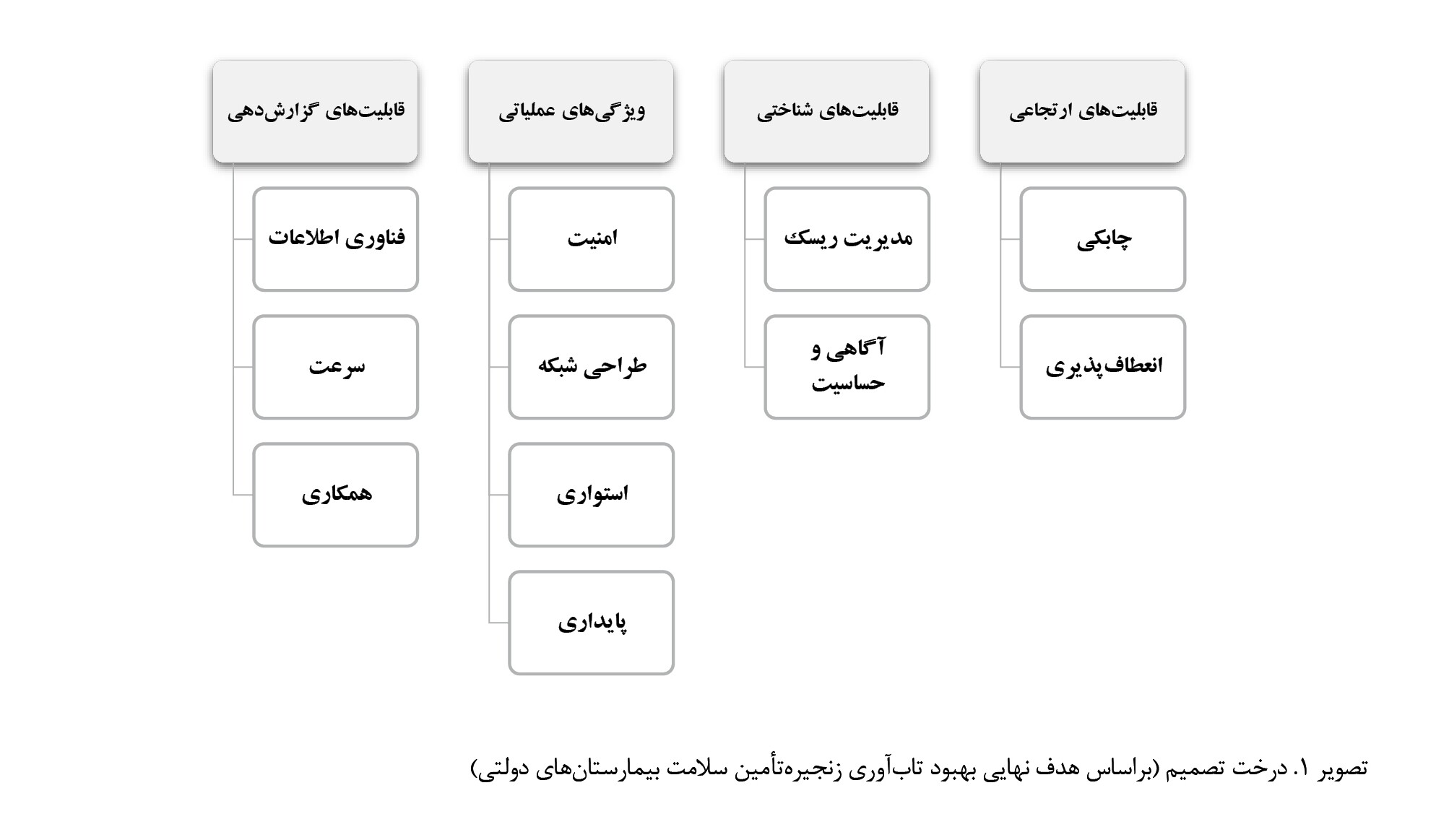
براساس این عوامل و زیرمعیارها، درخت تصمیم ترسیم میگردد (
تصویر شماره 1).
وزن عوامل موجود در سطح اول درخت تصمیم بهصورت
جدول شماره 2 نشان داده شده است.
پس از مقایسه زیرمعیارها براساس هر توانمندسازهای اصلی و محاسبه اوزان نسبی، براساس ضرب زیرمعیارهای هر عامل در وزن عامل مرتبط، وزندهی مطلق کلیه توانمندسازهای فرعی براساس هدف نهایی (تابآوری زنجیره تأمین سلامت) انجام میشود (
جدول شماره 7). در تمام مراحل محاسبات، نرخ ناسازگاری کمتر از 0/1بود که نشان از سازگاری ماتریسها دارد.
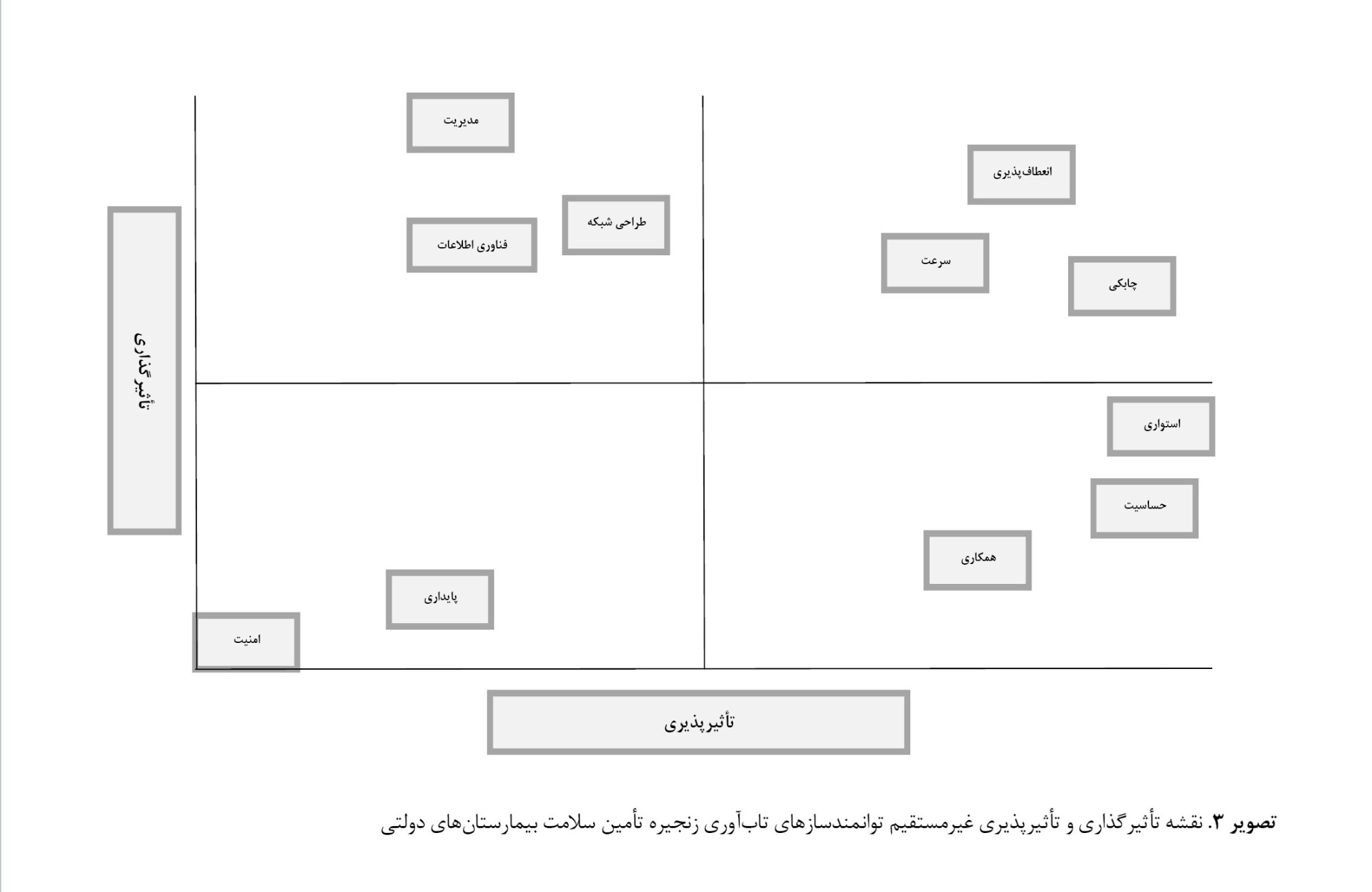
براساس تحلیل MICMAC، توانمندسازهای تابآوری زنجیرهتأمین سلامت براساس نمودار قدرت تأثیرگذاری و تأثیرپذیری مستقیم و غیرمستقیم در
تصاویر شماره 2 و
3 نمایش داده شده است.
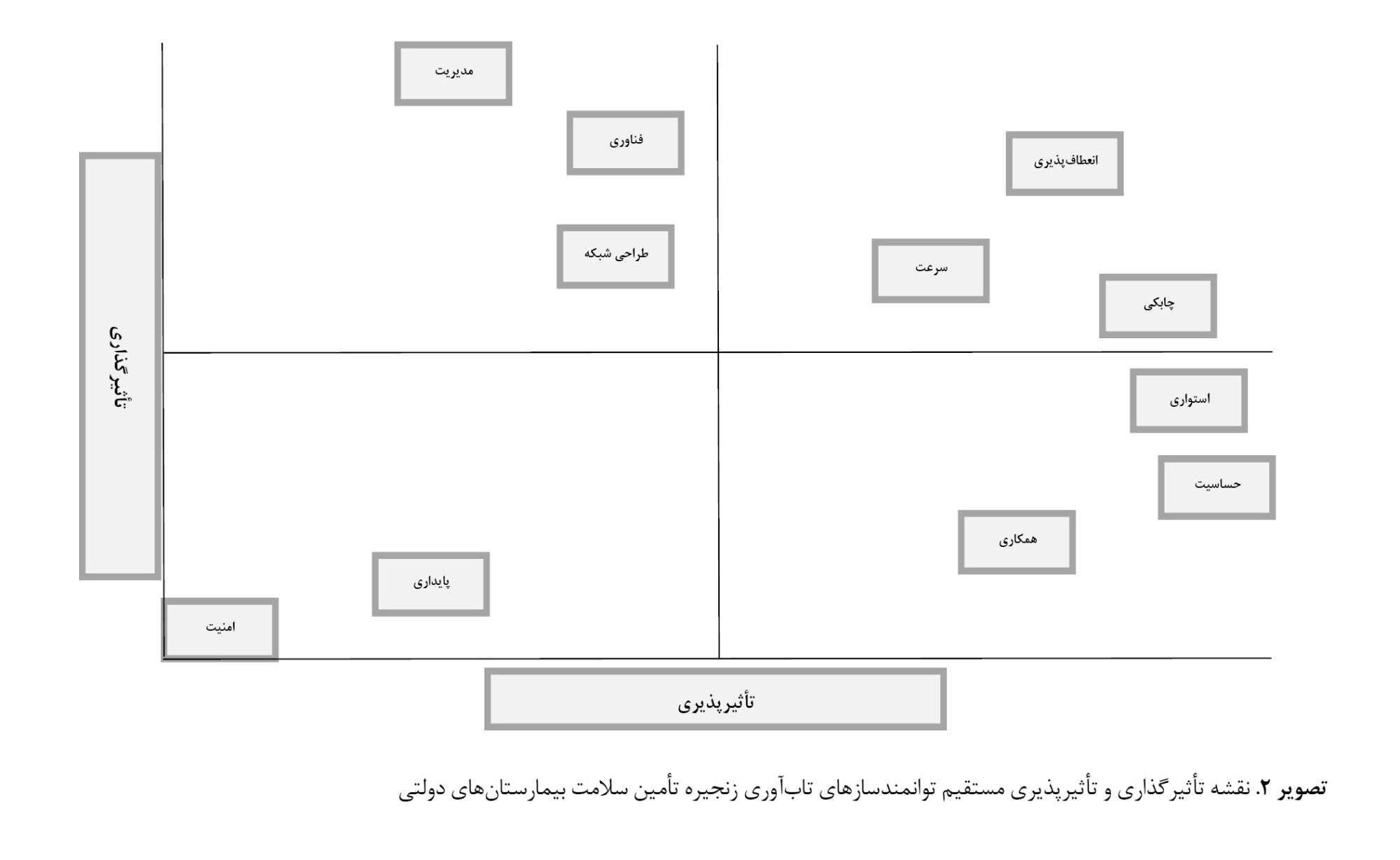
براساس
تصاویر شماره 2 و
3، متغیرهای خودمختار که تأثیر و تأثیرپذیری کمی دارند و تغییر در آنها تغییر جدی در سیستم ایجاد نمیکند شامل توانمندساز پایداری و امنیت است. متغیرهای وابسته که تأثیرپذیری بالایی دارند و تأثیرگذاری کمی بر سیستم دارند شامل آگاهی و حساسیت، همکاری و استواری هستند. قابلیتهای ارتباطی فناوری اطلاعات، مدیریت ریسک زنجیرهتأمین و طراحی شبکه زنجیرهتأمین در دسته متغیرهای مستقل قرار گرفتند که تأثیرگذاری بالایی دارند اما تأثیرپذیری کمی دارند. گروه متغیرهای پیوندی یا کلیدی که هم تأثیرگذاری بالایی دارند و هم تأثیرپذیری زیادی از سایر متغیرها دارند شامل چابکی، انعطافپذیری و سرعت است. توانمندسازهای گروه کلیدی قدرت زیادی در بر هم زدن پایداری سیستم دارند و باید شدیداً تحت نظر و کنترل مدیران باشند، چراکه هم وجه تأثیرگذاری بالا و هم تأثیرپذیری بالایی دارند.
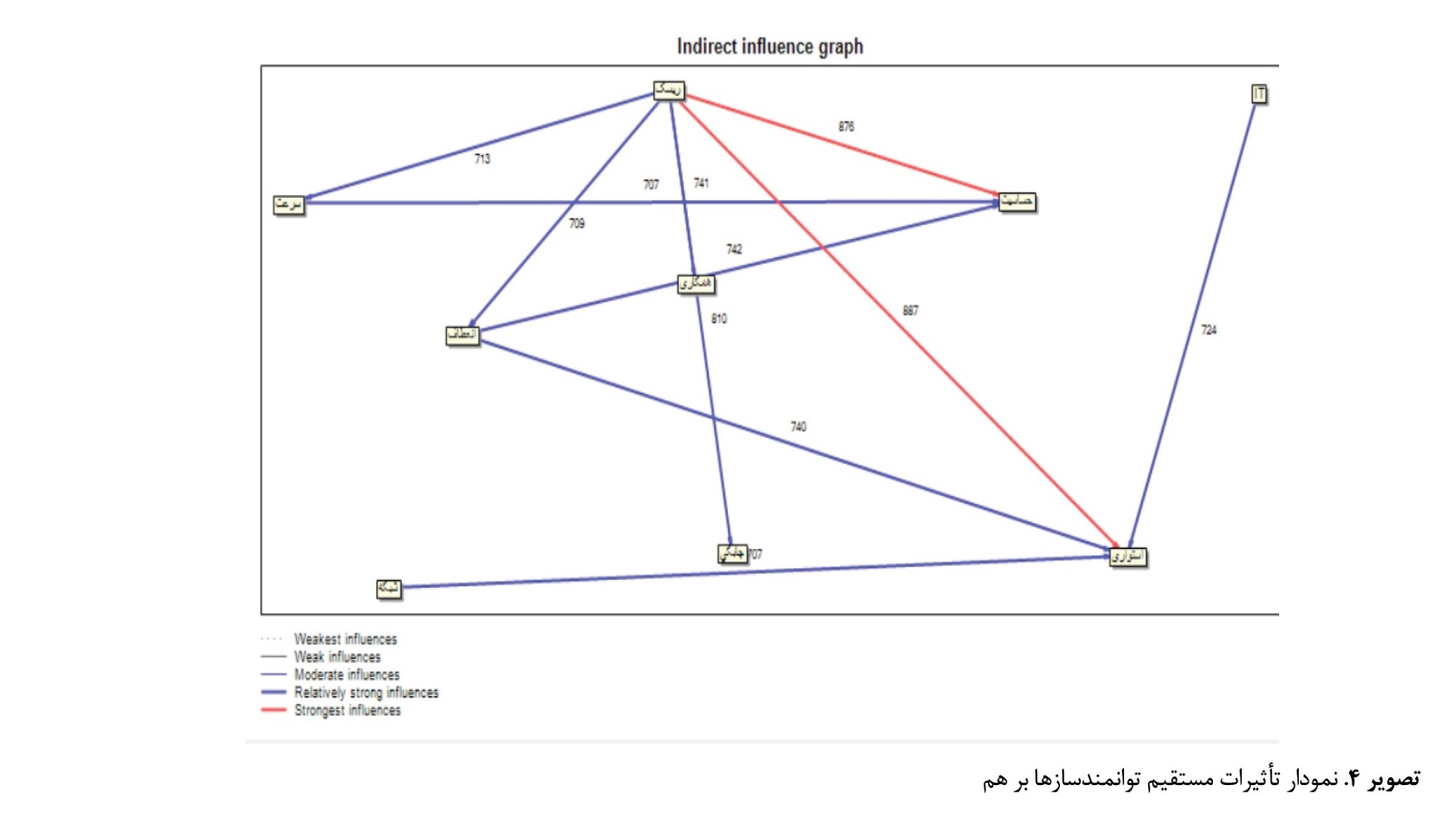
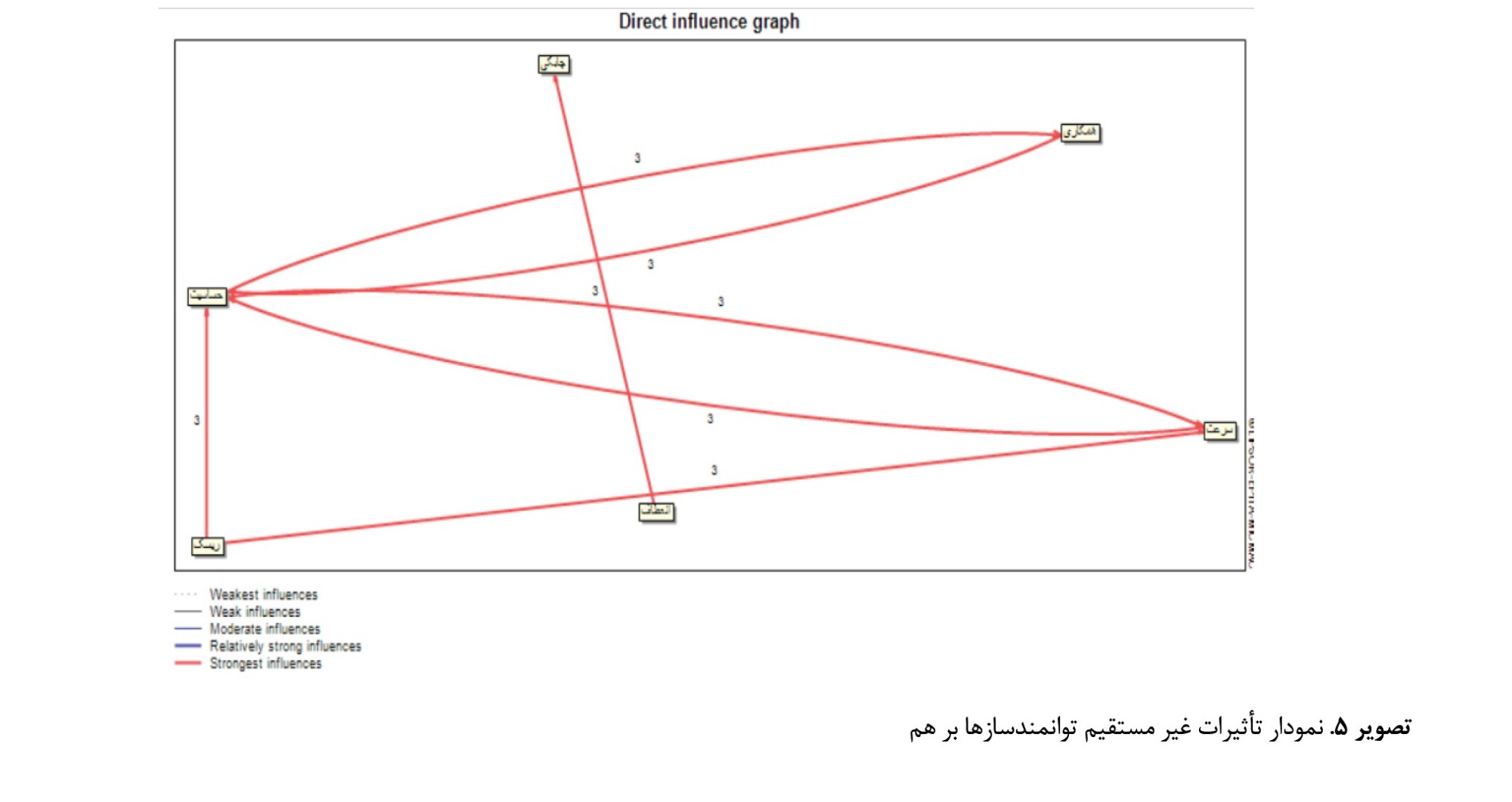
نمودار تأثیرات مستقیم و غیرمستقیم توانمندسازها نیز در
تصاویر شماره 4 و
5 نمایش داده شده است.
همانطور که در
تصویر شماره 4 مشخص است، براساس تأثیرات مستقیم، انعطافپذیری تأثیر بسیار قوی بر چابکی دارد. مدیریت ریسک زنجیرهتأمین نیز تأثیر بسیار قوی بر آگاهی و حساسیت و سرعت دارد. بین توانمندساز آگاهی و حساسیت و همکاری و سرعت رابطه تأثیرگذاری بسیار قوی دوطرفه وجود دارد. همچنین، براساس نمودار تأثیرات غیر مستقیم توانمندسازها، مشخص است که مدیریت ریسک زنجیرهتأمین تأثیر بسیار قوی غیرمستقیم بر توانمندسازهای استواری و آگاهی و حساسیت دارد. در نمودار تأثیرات غیرمستقیم، تأثیرات نسبتاً قوی ازجمله تأثیر غیرمستقیم نسبت قوی توانمندساز همکاری بر چابکی و سرعت بر آگاهی و حساسیت مشهود است.
 بحث
بحث
پژوهش حاضر با تمرکز بر بیمارستانهای دولتی منتخب در شهر اصفهان، به شناسایی و اولویتبندی توانمندسازها و ارائه راهکارهای مؤثر برای افزایش تابآوری زنجیرهتأمین سلامت میپردازد. در این پژوهش، ابتدا براساس مرور ادبیات تعدادی توانمندساز تابآوری زنجیرهتأمین سلامت شناسایی و سپس براساس نظر خبرگان مطابق با مختصات بیمارستانهای دولتی بومیسازی (غربالگری) شدند. سپس، با استفاده از روش فرایند تحلیل سلسلهمراتبی (AHP) وزن عوامل اصلی و زیرمعیارها محاسبه و در اولویتبندی شدند. سپس با استفاده از روش ماتریس تأثیرات متقابل، ارتباط میان توانمندسازها تحلیل گردید.
بیمارستانهای دولتی نقش حیاتی در سیستم بهداشت و درمان هر کشوری ایفا میکنند. این بیمارستانها با ارائه خدمات بهداشتی و درمانی به اقشار مختلف جامعه، بهویژه به افرادی که توانایی پرداخت هزینههای بالای درمان را ندارند، از اهمیت ویژهای برخوردارند. در بسیاری از کشورها، بیمارستانهای دولتی بهعنوان ستون فقرات نظام سلامت شناخته میشوند و در مواقع بحران، مانند شیوع بیماریهای همهگیر یا وقوع بلایای طبیعی، نقشی تعیینکننده در ارائه خدمات بهداشتی و درمانی ایفا میکنند. ازسویدیگر، باتوجهبه اینکه این بیمارستانها تحت نظارت دولت و با استفاده از بودجه عمومی اداره میشوند، اغلب مکانیسمهایی برای تضمین عدالت در ارائه خدمات بهداشتی و درمانی دارند. تابآوری زنجیره تأمین در بیمارستانهای دولتی از اهمیت ویژهای برخوردار است و به بیمارستانها امکان میدهد که در مواجهه با بحرانها و اختلالات مختلف، خدمات خود را بهصورت پایدار و بدون وقفه ادامه دهند و به نیازهای بهداشتی و درمانی جامعه پاسخ دهند.
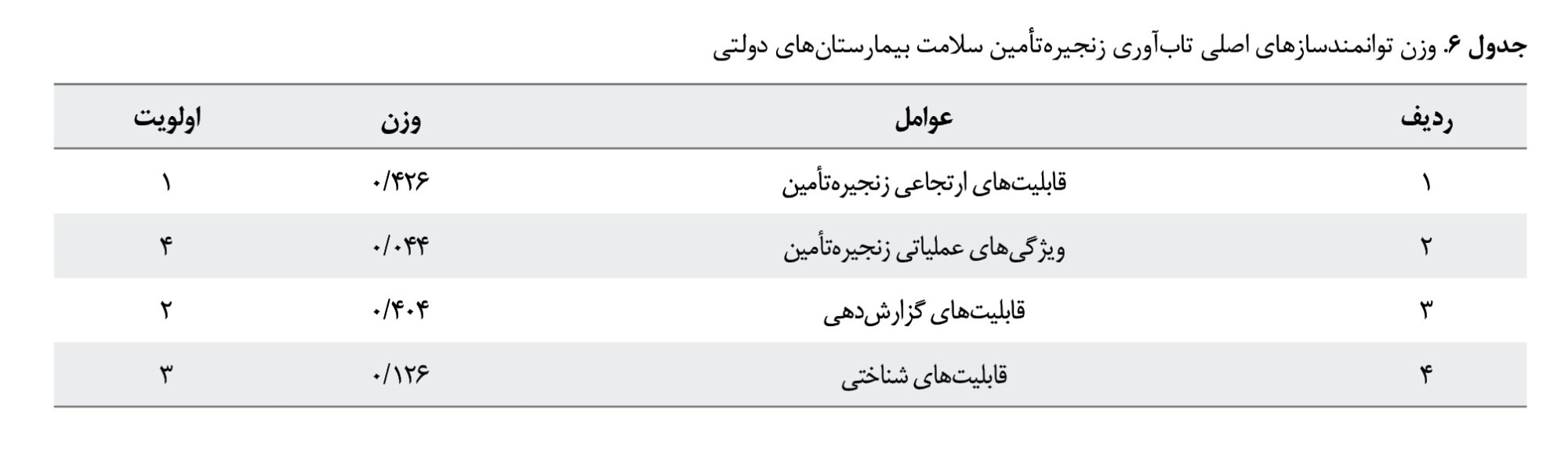
براساس نتایج، قابلیتهای ارتجاعی زنجیرهتأمین (0/426)، به عنوان اولویت اول تعیین شد. قابلیت ارتجاعی به چابکی و انعطافپذیری زنجیرهتأمین اشاره دارد که در مواجهه با تغییرات و شوکهای مختلف بتواند بهسرعت واکنش نشان دهد. توانایی پاسخگویی سریع به بحرانها، حفظ کیفیت خدمات درمانی، کاهش هزینهها، ارتقای اعتماد و رضایت مشتریان و افزایش انعطافپذیری و تطبیق با تغییرات، همگی ازجمله دلایل اصلی اهمیت این قابلیت هستند. قابلیت گزارشدهی (0/404)، بهعنوان دومین اولویت مورد توجه قرار گرفته است. قابلیت گزارشدهی و ارتباطات مؤثر در زنجیره تأمین اطلاعات کلیدی را فراهم میکند که برای مدیریت کارآمد و پاسخگویی به مواقع بحرانی بسیار حیاتی است. قابلیتهای گزارشدهی نقش حیاتی در بهبود شفافیت، تصمیمگیری بهینه، افزایش واکنشپذیری، بهبود همکاری، ارزیابی و بهبود عملکرد و مدیریت ریسک دارند. قابلیت شناختی (0/126)، بهعنوان سومین اولویت تعیین شده است. این قابلیت ارتباط شامل مدیریت ریسک و شناخت درست از محیط و شرایط زنجیره تأمین است که برای مدیریت بهتر ریسکها و حساسیت به تغییرات بسیار مهم است. ویژگیهای عملیاتی زنجیره تأمین (0/044) بهعنوان چهارمین اولویت مشخص شدهاست. ویژگیهای عملیاتی شامل امنیت، پایداری، استواری و طراحی شبکه زنجیره تأمین است که هریک از آنها برای کارایی و پایداری زنجیره تأمین ضروری است، اما در این رتبهبندی اهمیت کمتری نسبت به دیگر عوامل دارد.
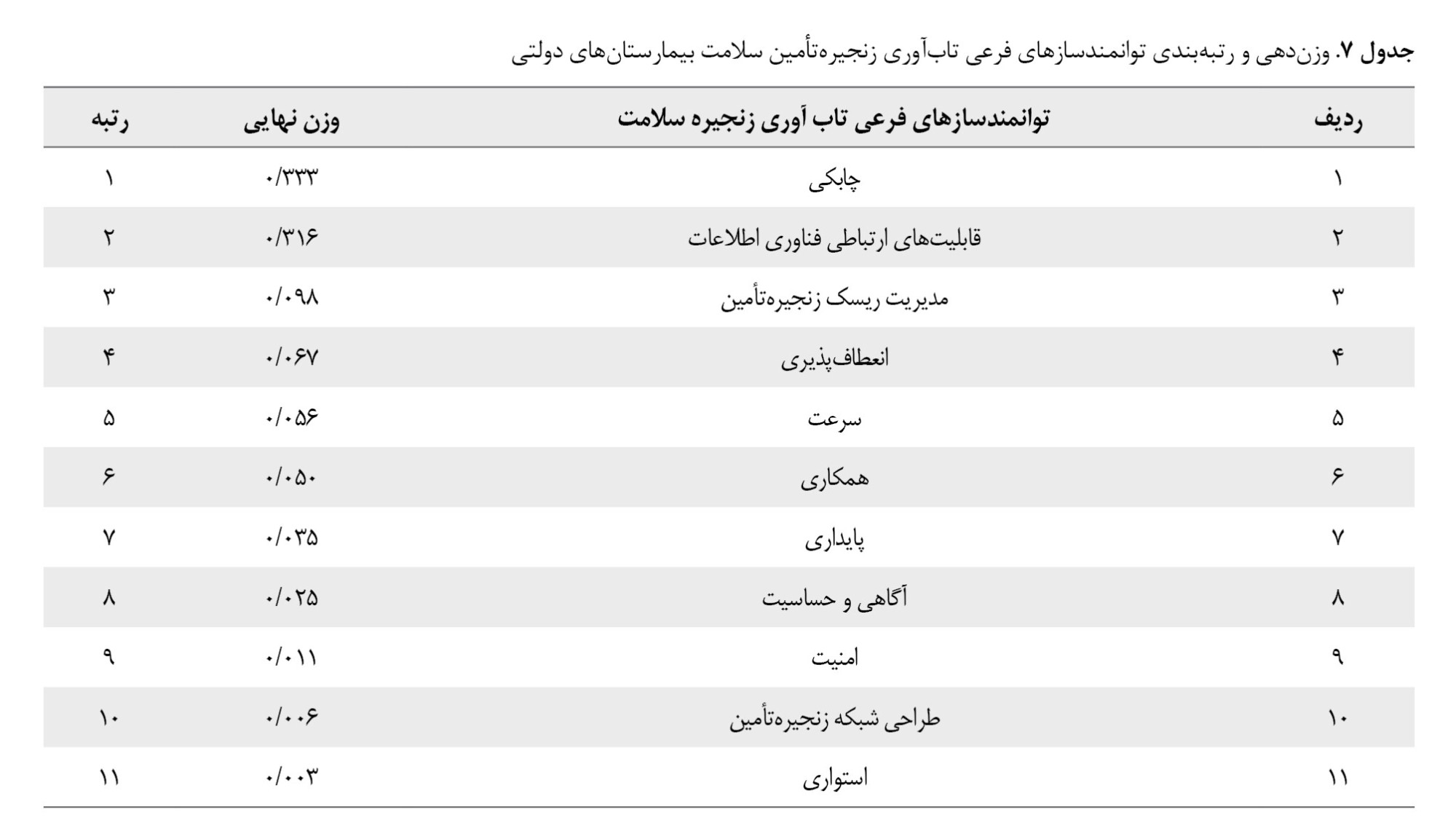
براساس وزندهی و رتبهبندی زیرمعیارهای مؤثر بر تابآوری زنجیرهتأمین سلامت در بیمارستانهای دولتی منتخب شهر اصفهان، مشخص شد که بالاترین اولویت به عامل چابکی اختصاص یافته است. این نتیجه نشان میدهد توانایی زنجیرهتأمین در واکنش سریع نشاندادن در مواجهه با تغییرات و شوکهای مختلف، بسیار حیاتی است. آموزش کارکنان در زمینه فرآیندها و روشهای کار با هدف افزایش توانایی واکنش سریع و انعطافپذیری در مواجهه با شرایط ناگهانی میتواند بسیار مؤثر باشد. برایناساس، انجام تمرینات منظم و شبیهسازیهای بحران بهمنظور آمادگی بهتر کارکنان برای واکنش سریع به موقعیتهای اضطراری و تشکیل تیمهای واکنش سریع با اعضایی که آموزشهای ویژهای در زمینه مدیریت بحران دیدهاند و میتوانند به سرعت به شرایط اضطراری پاسخ دهند، پیشنهاد میگردد.
قابلیتهای فناوری اطلاعات در اولویت دوم قرار گرفته که نشان میدهد ارتباطات مؤثر و انتقال اطلاعات بهروز در زنجیره تأمین سلامت برای مدیریت بهتر و پاسخگویی به مواقع بحرانی بسیار اساسی است. فناوریهای صنعت 0/4 مانند هوش مصنوعی، عظیمداده، اینترنت اشیا و بلاکچین نقش مهمی در توسعه قابلیتهای فناوری اطلاعاتی زنجیره تأمین سلامت دارند و به بهبود همکاری میان شرکا منجر میشوند (
سنا و همکاران، 2023؛
سیائو و خان، 2024).
فناوریهای دیجیتالی مدرن به بهبود کارایی، کاهش هزینهها، و افزایش دقت و سرعت در تأمین و توزیع کالاها و خدمات پزشکی کمک میکنند (
رحمان و علی، 2022). استفاده از سیستمهای الکترونیکی پروندههای پزشکی بیماران (EMR) که اطلاعات بیماران را بهصورت دیجیتال ذخیره و به اشتراک میگذارند، میتواند به بهبود ارتباطات داخلی و خارجی در بیمارستان کمک کند و زمان پاسخگویی به بیماران را کاهش دهد. پیشنهاد میگردد پلتفرمهای دیجیتال تخصصی برای مدیریت بحران که شامل داشبوردهای نظارت بر وضعیت بیمارستان، ابزارهای تصمیمگیری بلادرنگ و سیستمهای هشداردهنده خودکار هستند، پیادهسازی و توسعه داده شوند.
همچنین، اجرای سیستمهای یکپارچه ارتباطی که شامل فناوریهای ارتباطی پیشرفته مانند تلفنهای VoIP، چتهای داخلی، ویدئو کنفرانس و پیامرسانهای فوری مورد توجه قرار گیرند.
در رتبهبندیهای بعدی، مدیریت ریسک، انعطافپذیری و سرعت قرار گرفتهاند که همگی در بهبود تابآوری اهمیت زیادی دارند. در راستای مدیریت ریسک، تدوین و اجرای سیاستها و رویههای مدیریت بحران با هدف افزایش آمادگی برای مواجهه با حوادث و بحرانهای مختلف، میتواند به افزایش چابکی و قابلیت اطمینان زنجیره تأمین کمک کند. انجام تحلیل جامع و دقیقی از ریسکهای مختلف موجود در زنجیره تأمین بیمارستان و شناسایی منابع و عوامل ایجادکننده ریسک، اولین گام برای مدیریت بهتر ریسکها است.
همچنین، ایجاد تنوع در تأمینکنندگان و منابع زنجیره تأمین برای کاهش وابستگی به یک یا چند منبع خاص، بهویژه در تأمین اقلام حیاتی مانند داروها و تجهیزات پزشکی بسیار اهمیت دارد. بهمنظور ارتقای انعطافپذیری، توصیه میگردد سیستمهای پویای برنامهریزی منابع که بتوانند به تغییرات ناگهانی در تقاضا، مانند افزایش بیماران در زمان بحران، به سرعت واکنش نشان دهند، پیادهسازی شوند. همچنین، آموزشهای چندمهارتی به کارکنان بیمارستان ارائه شود تا بتوانند در صورت نیاز در بخشهای مختلف فعالیت کنند و نقشهای متفاوتی را ایفا کنند. برای ارتقای سرعت، بهینهسازی و تسریع در فرآیندهای تدارکاتی و لجستیکی از طریق بهکارگیری راهکارهایی مانند قراردادهای آماده به کار با تأمینکنندگان متعدد و ایجاد کانالهای ارتباطی سریعتر بین بخشهای مختلف بیمارستان اهمیت دارد.
درنهایت، امنیت، طراحی شبکه زنجیره تأمین و استواری بهعنوان عوامل با کمترین وزن در اولویتهای آخری قرار گرفتهاند. در راستای تقویت امنیت، تقویت امنیت فیزیکی در نقاط حساس بیمارستان، مانند انبارهای دارویی، اتاقهای سرور و بخشهای حیاتی که شامل نصب سیستمهای نظارت تصویری، افزایش تعداد نیروی امنیتی و استفاده از تکنولوژیهای تشخیص هویت برای کنترل دسترسی به مناطق حساس است، اهمیت بالایی دارد.
همچنین، استفاده از پروتکلهای امنیتی پیشرفته مانند رمزنگاری دادهها، کنترل دسترسی چندسطحی و احراز هویت چندعاملی برای حفاظت از اطلاعات حساس بیمارستانی و دادههای زنجیره تأمین توصیه میگردد. در طراحی شبکه، طراحی و بهبود زیرساختهای ذخیرهسازی و توزیع برای اطمینان از دسترسی پایدار و سریع به منابع که شامل ایجاد انبارهای اضطراری و استفاده از سیستمهای توزیع مؤثر برای مدیریت موجودی و تحویل به موقع است، پیشنهاد میگردد.
در راستای بهبود استواری، پیشنهاد میگردد، زیرساختهای کلیدی بیمارستان مانند تأسیسات برق، سیستمهای آبرسانی و تجهیزات پزشکی که شامل نصب تجهیزات با کیفیت بالا و استفاده از فناوریهای جدید برای جلوگیری از خرابیها است، تقویت شوند. همچنین، توسعه و پیادهسازی برنامههای نگهداری و تعمیرات پیشگیرانه برای تجهیزات و زیرساختها توصیه میگردد.
براساس تحلیل میکمک، توانمندسازهای پایداری و امنیت در گروه خودمختار قرار گرفتند. پایداری اگرچه مهم است، اما تغییرات در این توانمندساز بهندرت تأثیر فوری و عمدهای بر کل سیستم خواهد داشت. همچنین، امنیت ممکن است تغییراتی در امنیت زنجیره تأمین تأثیر مستقیم زیادی مگر در شرایط بحرانی نداشته باشد. در دسته توانمندسازهای وابسته، آگاهی و حساسیت بهشدت تحت تأثیر سایر متغیرها است و بهتنهایی تغییر زیادی ایجاد نمیکند. همکاری نیز نیاز به هماهنگی با دیگر متغیرها دارد و معمولاً از تصمیمات و اقدامات سایرین تأثیر میپذیرد. همچنین، استواری نتیجه عملکرد سایر توانمندسازها است و به تنهایی نمیتواند تغییرات عمدهای ایجاد کند.
در گروه متغیرهای مستقل، قابلیتهای فناوری اطلاعات بهشدت میتواند بر سایر متغیرها تأثیر بگذارد، اما خود تأثیرپذیری کمی دارد. تغییرات در مدیریت ریسک زنجیره تأمین میتواند تأثیر زیادی بر تابآوری و سایر متغیرها داشته باشد. همچنین، طراحی شبکه زنجیرهتأمین میتواند تغییرات زیادی در سیستم ایجاد کند بدون اینکه خود تحت تأثیر زیادی باشد.
در گروه متغیرهای پیوندی، چابکی به هماهنگی و تأثیرپذیری از سایر متغیرها نیاز دارد و درعینحال میتواند بر آنها تأثیر بگذارد. انعطافپذیری میتواند تأثیر زیادی بر سیستم داشته باشد و درعینحال تحت تأثیر متغیرهای دیگر نیز قرار بگیرد. سرعت هم تأثیر زیادی بر عملیات دارد و هم نیازمند هماهنگی و تأثیرپذیری از سایر متغیرها است. مشابه با نتایج تحلیل AHP، توانمندسازهای قابلیت فناوری اطلاعات و مدیریت ریسک، در تحلیل MICMAC نیز این دو توانمندساز تأثیرات قدرتمندی بهصورت مستقیم و غیرمستقیم بر سایر توانمندسازها دارند.
توانمندساز چابکی نیز علیرغم قرار گرفتن در گروه پیوندی، همچنان تأثیراتی بر سیستم دارد و البته تأثیرپذیر هم هست. شاید بههمین علت است که در تحلیل AHP بالاترین اولویت توجه مدیران را بهدست آورده است، زیرا برای موفقیت سیستم توجه بیشتر به گروه پیوندی حساستر است. لذا، پیشنهاد میگردد مدیران حوزه بهداشت، بهمنظور ایجاد تابآوری بلندمدت زنجیرههای تأمین سلامت به توانمندسازهای گروه پیوندی (کلیدی) و مستقل توجه ویژه کنند.
نتیجهگیری
تحلیل روابط مستقیم و غیرمستقیم توانمندسازها نشان داد انعطافپذیری بهعنوان یکی از توانمندسازهای کلیدی، تأثیر بسیار قوی بر چابکی دارد. این نتیجه نشان میدهد هر چقدر زنجیره تأمین سلامت انعطافپذیرتر باشد، توانایی آن برای پاسخ سریع و کارآمد به تغییرات و اختلالات بیشتر خواهد بود که به معنای توانایی در تغییر سریع استراتژیها، تأمین تجهیزات مختلف و تنظیم فرآیندهای درمانی است. مدیریت ریسک زنجیره تأمین در افزایش آگاهی، حساسیت و سرعت نقش مهمی دارد. این یافته نشان میدهد شناخت و مدیریت ریسکها به شکل پیشگیرانه، میتواند به بهبود سرعت واکنش و آمادگی در مواجهه با بحرانها کمک کند؛ بهویژه در بیمارستانهای دولتی که با محدودیتهای بیشتری روبهرو هستند، این موضوع اهمیت بیشتری پیدا میکند.
برایناساس، ایجاد یک واحد تخصصی برای مدیریت ریسک در بیمارستانهای دولتی که بهصورت مداوم خطرات بالقوه را شناسایی و ارزیابی کند بسیار اهمیت دارد. این واحد باید بتواند برنامههای پاسخ به بحرانها را بهبود بخشد و آمادگی بیمارستان را برای مواجهه با شرایط بحرانی افزایش دهد. همچنین، تأثیر نسبتاً قوی توانمندساز همکاری بر چابکی و سرعت نشاندهنده این است که همکاری بین بخشهای مختلف زنجیره تأمین میتواند بهطور غیرمستقیم بر افزایش چابکی و سرعت زنجیره تأثیر بگذارد. این موضوع بر اهمیت هماهنگی و همگرایی در تصمیمگیریها و اجرای فرآیندها تأکید دارد. ازاینرو، ایجاد بسترهایی برای همکاری و تبادل اطلاعات بین بخشهای مختلف زنجیره، ازجمله تأمینکنندگان، توزیعکنندگان و بخشهای داخلی بیمارستان اهمیت دارد. این بسترها میتواند شامل جلسات منظم، پلتفرمهای دیجیتال و سیستمهای گزارشدهی مشترک باشد.
برای پژوهشهای آتی نیز، پیشنهادهایی مطرح میگردد.
-مطالعات مقایسهای برای مشاهده تفاوتها و شباهتهای بین توانمندسازهای تابآوری زنجیره سلامت در بیمارستانهای مختلف میتواند ارزشمند باشد.
-بررسی همبستگی بین توانمندسازها ممکن است به روشن شدن روابط پنهان و ارتباطات بین این عوامل کمک کند.
- ایجاد مدلهای پیشبینی برای تخمین و پیشبینی تأثیر تغییرات در هریک از توانمندسازهای تابآوری زنجیره سلامت میتواند از اهمیت بالایی برخوردار باشد.
-مطالعات تطبیقی بین بیمارستانهای دولتی و خصوصی در ایران یا کشورهای مختلف میتواند به روشن شدن تفاوتها در تابآوری زنجیره تأمین و شناسایی بهترین شیوهها برای بهبود تابآوری کمک کند.
- استفاده از روشهای دیگر تصمیمگیری چندمعیاره میتواند اولویتبندی توانمندسازها را تغییر دهد و از این جهت بینشهای تازهای برای محققان و مدیران فراهم کند.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این پژوهش با رعایت تمامی اصول اخلاق پژوهش انجام شده است.
حامی مالی
این پژوهش هیچگونه کمک مالی از سازمانیهای دولتی، خصوصی و غیرانتفاعی دریافت نکرده است.
تعارض منافع
بنابر اظهار نویسندگان، این مقاله تعارض منافع ندارد.
تشکر و قدردانی
نویسنده از همه متخصصانی که در تکمیل پرسشنامههای پژوهش مشارکت داشتهاند، تشکر و قدردانی میکند.
References
Alibakhshi, F., Modiri, M., Valmohammadi, C., & Hashemzadeh, G. R. (2023). [Presenting a model for supply chain resilience assessment in the country’s medical centers (qualitative and quantitative approach) (Persian)]. Supply Chain Management, 25(80), 65-88. [Link]
Araujo, R., Fernandes, J. M., Reis, L. P., & Beaulieu, M. (2023). Purchasing challenges in times of COVID-19: Resilience practices to mitigate disruptions in the health-care supply chain. Journal of Global Operations and Strategic Sourcing, 16(2), 368-396. [DOI:10.1108/JGOSS-04-2022-0026]
Arji, G., Ahmadi, H., Avazpoor, P., & Hemmat, M. (2023). Identifying resilience strategies for disruption management in the healthcare supply chain during COVID-19 by digital innovations: A systematic literature review. Informatics in Medicine Unlocked, 38, 101199. [DOI:10.1016/j.imu.2023.101199] [PMID]
Azadi, M., Moghaddas, Z., Saen, R. F., Gunasekaran, A., Mangla, S. K., & Ishizaka, A. (2023). Using network data envelopment analysis to assess the sustainability and resilience of healthcare supply chains in response to the COVID-19 pandemic. Annals of Operations Research, 328(1), 107-150. [DOI:10.1007/s10479-022-05020-8] [PMID]
Das, D., Datta, A., Kumar, P., Kazancoglu, Y., & Ram, M. (2022). Building supply chain resilience in the era of COVID-19: An AHP-DEMATEL approach. Operations Management Research, 15(1), 249-267. [DOI:10.1007/s12063-021-00200-4]
Deveci, M. (2023). Effective use of artificial intelligence in healthcare supply chain resilience using fuzzy decision-making model. Soft Computing, 1-14. [DOI:10.1007/s00500-023-08906-2]
Friday, D., Savage, D. A., Melnyk, S. A., Harrison, N., Ryan, S., & Wechtler, H. (2021). A collaborative approach to maintaining optimal inventory and mitigating stockout risks during a pandemic: Capabilities for enabling health-care supply chain resilience. Journal of Humanitarian Logistics and Supply Chain Management, 11(2), 248-271. [DOI:10.1108/JHLSCM-07-2020-0061]
Golan, M. S., Trump, B. D., Cegan, J. C., & Linkov, I. (2021). Supply chain resilience for vaccines: review of modeling approaches in the context of the COVID-19 pandemic. Industrial Management & Data Systems, 121(7), 1723-1748. [DOI:10.1108/IMDS-01-2021-0022]
Goodarzian, F., Ghasemi, P., Gunasekaren, A., Taleizadeh, A. A., & Abraham, A. (2022). A sustainable-resilience healthcare network for handling COVID-19 pandemic. Annals of Operations Research, 312, 761–825. [DOI:10.1007/s10479-021-04238-2]
Hossain, M. K., Thakur, V., & Kazancoglu, Y. (2023). Developing a resilient healthcare supply chain to prevent disruption in the wake of emergency health crisis. International Journal of Emerging Markets, 18(6), 1307-1329. [DOI:10.1108/IJOEM-10-2021-1628]
Khademi JolgehneJad, A., Ahmadi Kahnali, R., & Heyrani, A. (2019). [Factors influencing hospital supply chain resilience (a qualitative study) (Persian)]. Journal of Hospital, 18(2), 61-73. [Link]
Khan, A. U., & Ali, Y. (2020). Analytical hierarchy process (AHP) and analytic network process methods and their applications: a twenty-year review from 2000-2019: AHP & ANP techniques and their applications: Twenty years review from 2000 to 2019. International Journal of the Analytic Hierarchy Process, 12(3). [DOI:10.13033/ijahp.v12i3.822]
KhanMohammadi, E., Talaie, H., & Azizi, M. (2023). A healthcare service quality assessment model using a fuzzy best-worst method with application to hospitals with in-patient services. Healthcare Analytics, 4, 100241. [DOI:10.1016/j.health.2023.100241]
Li, C., Ke, Y., Lu, L., & Xu, K. (2024). Healthcare supply chain resilience investment strategy analysis based on evolutionary game. Symmetry, 16(7), 787. [DOI:10.3390/sym16070787]
Lotfi, R., Kargar, B., Rajabzadeh, M., Hesabi, F., & Özceylan, E. (2022). Hybrid fuzzy and data-driven robust optimization for resilience and sustainable health care supply chain with vendor-managed inventory approach. International Journal of Fuzzy Systems, 24(2), 1216-1231. [DOI:10.1007/s40815-021-01209-4]
Marques, L., Martins, M., & Araújo, C. (2020). The healthcare supply network: current state of the literature and research opportunities. Production Planning & Control, 31(7), 590-609. [DOI:10.1080/09537287.2019.1663451]
Munier, N., & Hontoria, E. (2021). Uses and Limitations of the AHP Method. Berlin: Springer. [DOI:10.1007/978-3-030-60392-2]
Ozdemir, D., Sharma, M., Dhir, A., & Daim, T. (2022). Supply chain resilience during the COVID-19 pandemic. Technology in Society, 68, 101847. [DOI:10.1016/j.techsoc.2021.101847] [PMID]
Rehman, O. U., & Ali, Y. (2022). Enhancing healthcare supply chain resilience: decision-making in a fuzzy environment. The International Journal of Logistics Management, 33(2), 520-546. [DOI:10.1108/IJLM-01-2021-0004]
Renjith, V., Yesodharan, R., Noronha, J. A., Ladd, E., & George, A. (2021). Qualitative methods in health care research. International Journal of Preventive Medicine, 12, 20. [DOI:10.4103/ijpvm.IJPVM_321_19] [PMID]
Sazvar, Z., Tafakkori, K., Oladzad, N., & Nayeri, S. (2021). A capacity planning approach for sustainable-resilient supply chain network design under uncertainty: A case study of vaccine supply chain. Computers & Industrial Engineering, 159, 107406. [DOI:10.1016/j.cie.2021.107406]
Scala, B., & Lindsay, C. F. (2021). Supply chain resilience during pandemic disruption: Evidence from healthcare. Supply Chain Management: An International Journal, 26(6), 672-688. [DOI:10.1108/SCM-09-2020-0434]
Senna, P., Reis, A., Dias, A., Coelho, O., Guimarães, J., & Eliana, S. (2023). Healthcare supply chain resilience framework: antecedents, mediators, consequents. Production Planning & Control, 34(3), 295-309. [DOI:10.1080/09537287.2021.1913525]
Spieske, A., Gebhardt, M., Kopyto, M., & Birkel, H. (2022). Improving resilience of the healthcare supply chain in a pandemic: Evidence from Europe during the COVID-19 crisis. Journal of Purchasing and Supply Management, 28(5), 100748. [DOI:10.1016/j.pursup.2022.100748]
Wright, A. M., Snowdon, A., Saunders, M., & Trampas, D. (2024). The necessity of healthcare supply chain resilience for crisis preparedness. Healthcare Management Forum, 37(2), 95-100. [DOI:10.1177/08404704231207386] [PMID]
Xiao, Q., & Khan, M. S. (2024). Exploring factors influencing supply chain performance: Role of supply chain resilience with mixed method approach empirical evidence from the Chinese healthcare Sector. Cogent Business & Management, 11(1), 2287785. [DOI:10.1080/23311975.2023.2287785]
Yılmaz, Ö. F., Yeni, F. B., Yılmaz, B. G., & Özçelik, G. (2023). An optimization-based methodology equipped with lean tools to strengthen medical supply chain resilience during a pandemic: A case study from Turkey. Transportation Research Part E: Logistics and Transportation Review, 173, 103089. [DOI:10.1016/j.tre.2023.103089]
Zamiela, C., Hossain, N. U. I., & Jaradat, R. (2022). Enablers of resilience in the healthcare supply chain: A case study of US healthcare industry during COVID-19 pandemic. Research in Transportation Economics, 93, 101174. [DOI:10.1016/j.retrec.2021.101174]